Emigrace
Vždy jsem se snažil na blogu publikovat názory, které nejsou příliš často v médiích k vidění.
Jeden takový jsem četl nedávno o lékařské emigraci a s dovolením autora, přednosty Kliniky rehabilitace FN Motol
a proděkana II. lékařské fakulty UK Pavla Koláře, ho přetiskuji.
PK: "V Česku graduje až hysterie kolem odchodu lékařů z českých nemocnic. V agresivní kampani Lékařského odborového klubu, který převzal iniciativu za mladé lékaře, zaniká původní důvod nespokojenosti. Tím byla snaha změnit a stabilizovat chaotický systém postgraduální přípravy (jen za posledních pět let se způsob atestací změnil třikrát) a teprve v druhé řadě to byla nespokojenost s nízkými platy. Vyšší odměna za práci požadovaná sdružením mladých lékařů byla odvozena z německé tabulky a vztahem k průměrné mzdě, která začíná na 1,2 násobku. Požadavky tak začínaly na úrovni 28 tisíc korun.
Převzetím kampaně Lékařským odborovým klubem se způsob požadavků dostal do nesmyslné roviny hrozby odchodu lékařů z nemocnic, došlo k upřednostňování platových nároků před rekonstrukcí a stabilizací postgraduálního systému vzdělávání a odbory začaly ve svých požadavcích na mzdu trvat na zcela nereálném základu ve výši 35 až 75 tisíc korun. Kampaň se stala militantní, začalo se používat často zkreslených a nepravdivých informací. Po republice začala jezdit sanitka s pohřebním vozem, který má vyvolávat strach z omezení zdravotní péče.
V kontextu s řešením situace se začalo intenzivně diskutovat o rezervách. Ty jsou spatřovány v chybné organizaci péče, resp. v její špatné koordinaci, v chybně řízených nemocnicích, v přebujelých službách, v nadměrných požadavcích na přístrojové a personální vybavení jednotlivých pracovišť, ve zbytečném a nadměrném počtu ambulantních specialistů, či v nedostatečném vstupu privátních financí do zdravotního systému.
Hrozící odchod lékařů však otevřel daleko důležitější rezervy/otázky, o kterých již Lékařský odborový klub tolik nehovoří.
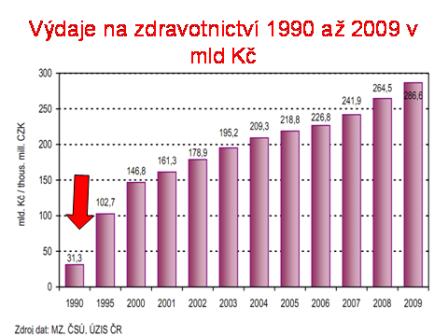
Potřebujeme skutečně tolik medicíny, kterou v současné době disponujeme? Bude to velký problém, když naší medicínu omezíme? V Lotyšsku díky půjčce MMF a jejímu diktátu skončilo 35 nemocnic z 59 a žádný pohřební vůz doprovázející sanitku nebyl potřeba. Jak je tomu u nás? Výdaje na zdravotnictví vzrostly od roku 1990 exponenciálně (viz tab. 1). Z toho byla převážná část prostředků použita na investice. V oblasti poskytování zdravotní péče vznikl obrovský nárůst spotřeby léků (viz tab. 2). Vznikla řada nových kardiochirurgií, spondylochirurgií , neurochirurgií, ortopedií, center bolesti apod. , vše nad rámec již existujících tradičních specializovaných pracovišť. Došlo ke značnému navýšení různého spektra léčebných výkonů, z nichž některé jsou ve svých výsledcích velmi diskutabilní a některé jsou spíše v rovině experimentu.
Další otázky vznikají v souvislosti s novými pracovišti, která vedle vysokých investičních a finančních nároků na provoz potřebují samozřejmě odpovídající obrat pacientů. Kde se ti noví pacienti najednou vzali? Současný problém tkví v tom, že i kdyby vznikla další pracoviště, tak se pacienti opět najdou, protože to, co se normálně léčilo acylpyrinem, klidem či cvičením, nebo si s tím prostě pomohl organismus sám, je řešeno sofistikovanou diagnostikou (často invazivní) a zbytečně komplikovanou léčbou. Běžná bolest se stává důvodem k léčení a u běžných problémů, se kterými bychom dříve k lékaři ani nešli, slýcháme o potencionálních velmi závažných důsledcích. Někdy stačí při bolesti jen moderně vyšetřit, postrašit a nabídnout řešení, které laik bohužel často nedokáže dostatečně vyhodnotit. Z druhé strany jsou indikovány různé velmi specializované nákladné výkony, u kterých není zvažována následná kvalita života a je diskutabilní jejich smysl. Strach pacientů vyvolaný ze strany odborníků se tak stává zdůvodněním nutnosti daného léčebného postupu a také velmi výhodným obchodním artiklem.
Vraťme se do nedávné minulosti. Jen z prodeje vakcíny proti prasečí chřipce vydělaly farmaceutické firmy až 7 miliard dolarů. Co je platné, že šéf zdravotní sekce Rady Evropy Wolfgang Wodarg po skončení celé velmi drahé hysterie kolem prasečí chřipky prohlásil: „Byl to podvod. Je to jeden z největších zdravotních skandálů století.“ Polsko se odmítlo této byznysově motivované propagandě postavené na strachu podřídit a vakcínu nekoupilo, naopak Británie za vakcíny proti prasečí chřipce vydala až 1 miliardu liber. Ještě horší to bylo v letech 1995-1997 s nemocí šílených krav v Británii. Od odborníků přišla zpráva, že se může nakazit až 10 miliónů Britů, a v této souvislosti byly povražděny desetitisíce krav. V roce 2003 měla prý epidemie Sars 25procentní šanci usmrtit miliony lidí. Divme se, ale nezemřel nikdo. V roce 2006 následovalo stejné šílenství s ptačí chřipkou. V obdobných příkladech bychom mohli pokračovat.
Nicméně by bylo velkým zjednodušením všem těmto trendům připsat pouze úmysl. Implicitně je v nich zahrnuta i další příčina, a tou je vývoj současné medicíny. Moderní medicína se díky novým technologiím hodně změnila. Zredukovalo se v ní empirické vědění a stále více převládá pojetí medicíny jako aplikované vědy bez respektu k individuálním biologickým, psychologickým a sociálním aspektům. Její současný vývoj charakterizuje také to, že v ní převažuje nepoměr mezi obrovským množstvím dílčích poznatků na jedné straně a mezi váznoucím budováním teorií, které umožňují jejich efektivní integraci do systému na straně druhé. Taková rozsáhlá základna dílčích poznatků lépe slouží úzce specializovanému odborníkovi na jediný aspekt. Superspecializace je určitě nutná, ale je třeba si uvědomit, že má své zásadní důsledky. Přináší omezenost vědomostí v celém oboru, únik představy o člověku jako celku a tím nabízí sice složitá, ale v rámci systému paradoxně někdy zcela zjednodušená řešení. Z léčení se tak stává jen léčebná technika. Tento trend bohužel „kopíruje“ výuka. Vyučující profesoři jsou často více specializovaní vědci, než pedagogové. Student se tak dozví více o mechanismech vzniku vzruchu na buněčné membráně, nežli o působení chronické bolesti na tělesné, psychické, behaviorální a sociální procesy.
V kontextu možných rezerv ve zdravotnictví je třeba zmínit ještě jeden důležitý problém. S rostoucí úrovní akutní medicíny se zvýšil počet trvale poškozených. Současná medicína tedy musí kromě vysoce investované akutní léčby zajistit také cílené investice do institucí, schopných dlouhodobě řešit následky (hendikep). Musí omezit rozsah s nimi spojených změn psychických, behaviorálních a sociálních na nezbytně nutnou míru a vytvořit hodnotné alternativní formy těchto procesů v nových životních podmínkách. Medicína tak musí sloužit nejen léčebnému, ale i následnému procesu, který umožní, aby se hendikepovaný člověk mohl dostat ke své rodině a do zaměstnání, na místo toho, aby zůstal zcela zbytečně definitivně na lůžku pro dlouhodobě nemocné, či na lůžku sociálním nebo mu byl vyplácen invalidní důchod bez alternativní možnosti zaměstnání. To, že se to nevyplácí, jsme ještě dostatečně nepochopili.
Jsem přesvědčen, že nutnou redukcí zbytečné medicíny pohřební vůz potřebovat nebudeme. Na druhou stranu bych byl také nerad, aby se necitlivou kampaní z diskuze vytratily některé z oprávněných požadavků lékařů a lékaři neztratili své postavení u veřejnosti. Platí totiž, že vztah vzájemné důvěry lékaře a pacienta je základním předpokladem úspěšné léčby.
------------------------------------------------------------------------
Tolik Pavel Kolář. článek otiskl CEP Newsletter, leden 2011
Pokud čtenáře zajímá můj názor, moc se mi do něj nechce, neb lékařky jsou vedle učitelek a žen v domácnosti – nejčastější povolání našich školních maminek, a já jsem v jádru živnostník.
Nicméně můj názor zní: „ Předseda odborů Kubek je jen slaboučký odvar svého předchůdce Dr. Ratha a celá emigrační akce míří strategicky špatně.
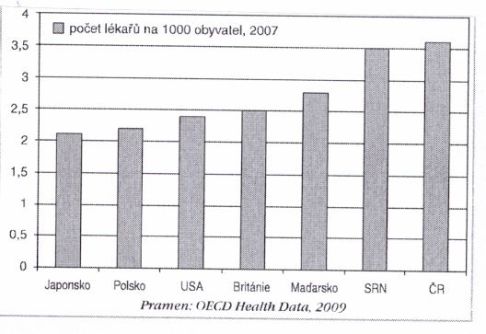
Lékařů v ČR (viz obr.) je mnoho, stejně jako nemocnic. Veřejnost, v daleko tíživější sociální situaci, pro akci nemá velké pochopení. Většina aktivně protestujících vše pojímá jen demonstračně, ale v jádru si nezařizuje podnájem v Kolíně nad Rýnem a nechystá se vykonávat o něco podřadnější práci za o něco víc peněz.
Jeden takový jsem četl nedávno o lékařské emigraci a s dovolením autora, přednosty Kliniky rehabilitace FN Motol
a proděkana II. lékařské fakulty UK Pavla Koláře, ho přetiskuji.
PK: "V Česku graduje až hysterie kolem odchodu lékařů z českých nemocnic. V agresivní kampani Lékařského odborového klubu, který převzal iniciativu za mladé lékaře, zaniká původní důvod nespokojenosti. Tím byla snaha změnit a stabilizovat chaotický systém postgraduální přípravy (jen za posledních pět let se způsob atestací změnil třikrát) a teprve v druhé řadě to byla nespokojenost s nízkými platy. Vyšší odměna za práci požadovaná sdružením mladých lékařů byla odvozena z německé tabulky a vztahem k průměrné mzdě, která začíná na 1,2 násobku. Požadavky tak začínaly na úrovni 28 tisíc korun.
Převzetím kampaně Lékařským odborovým klubem se způsob požadavků dostal do nesmyslné roviny hrozby odchodu lékařů z nemocnic, došlo k upřednostňování platových nároků před rekonstrukcí a stabilizací postgraduálního systému vzdělávání a odbory začaly ve svých požadavcích na mzdu trvat na zcela nereálném základu ve výši 35 až 75 tisíc korun. Kampaň se stala militantní, začalo se používat často zkreslených a nepravdivých informací. Po republice začala jezdit sanitka s pohřebním vozem, který má vyvolávat strach z omezení zdravotní péče.
V kontextu s řešením situace se začalo intenzivně diskutovat o rezervách. Ty jsou spatřovány v chybné organizaci péče, resp. v její špatné koordinaci, v chybně řízených nemocnicích, v přebujelých službách, v nadměrných požadavcích na přístrojové a personální vybavení jednotlivých pracovišť, ve zbytečném a nadměrném počtu ambulantních specialistů, či v nedostatečném vstupu privátních financí do zdravotního systému.
Hrozící odchod lékařů však otevřel daleko důležitější rezervy/otázky, o kterých již Lékařský odborový klub tolik nehovoří.
Potřebujeme skutečně tolik medicíny, kterou v současné době disponujeme? Bude to velký problém, když naší medicínu omezíme? V Lotyšsku díky půjčce MMF a jejímu diktátu skončilo 35 nemocnic z 59 a žádný pohřební vůz doprovázející sanitku nebyl potřeba. Jak je tomu u nás? Výdaje na zdravotnictví vzrostly od roku 1990 exponenciálně (viz tab. 1). Z toho byla převážná část prostředků použita na investice. V oblasti poskytování zdravotní péče vznikl obrovský nárůst spotřeby léků (viz tab. 2). Vznikla řada nových kardiochirurgií, spondylochirurgií , neurochirurgií, ortopedií, center bolesti apod. , vše nad rámec již existujících tradičních specializovaných pracovišť. Došlo ke značnému navýšení různého spektra léčebných výkonů, z nichž některé jsou ve svých výsledcích velmi diskutabilní a některé jsou spíše v rovině experimentu.
Další otázky vznikají v souvislosti s novými pracovišti, která vedle vysokých investičních a finančních nároků na provoz potřebují samozřejmě odpovídající obrat pacientů. Kde se ti noví pacienti najednou vzali? Současný problém tkví v tom, že i kdyby vznikla další pracoviště, tak se pacienti opět najdou, protože to, co se normálně léčilo acylpyrinem, klidem či cvičením, nebo si s tím prostě pomohl organismus sám, je řešeno sofistikovanou diagnostikou (často invazivní) a zbytečně komplikovanou léčbou. Běžná bolest se stává důvodem k léčení a u běžných problémů, se kterými bychom dříve k lékaři ani nešli, slýcháme o potencionálních velmi závažných důsledcích. Někdy stačí při bolesti jen moderně vyšetřit, postrašit a nabídnout řešení, které laik bohužel často nedokáže dostatečně vyhodnotit. Z druhé strany jsou indikovány různé velmi specializované nákladné výkony, u kterých není zvažována následná kvalita života a je diskutabilní jejich smysl. Strach pacientů vyvolaný ze strany odborníků se tak stává zdůvodněním nutnosti daného léčebného postupu a také velmi výhodným obchodním artiklem.
Vraťme se do nedávné minulosti. Jen z prodeje vakcíny proti prasečí chřipce vydělaly farmaceutické firmy až 7 miliard dolarů. Co je platné, že šéf zdravotní sekce Rady Evropy Wolfgang Wodarg po skončení celé velmi drahé hysterie kolem prasečí chřipky prohlásil: „Byl to podvod. Je to jeden z největších zdravotních skandálů století.“ Polsko se odmítlo této byznysově motivované propagandě postavené na strachu podřídit a vakcínu nekoupilo, naopak Británie za vakcíny proti prasečí chřipce vydala až 1 miliardu liber. Ještě horší to bylo v letech 1995-1997 s nemocí šílených krav v Británii. Od odborníků přišla zpráva, že se může nakazit až 10 miliónů Britů, a v této souvislosti byly povražděny desetitisíce krav. V roce 2003 měla prý epidemie Sars 25procentní šanci usmrtit miliony lidí. Divme se, ale nezemřel nikdo. V roce 2006 následovalo stejné šílenství s ptačí chřipkou. V obdobných příkladech bychom mohli pokračovat.

null
Nicméně by bylo velkým zjednodušením všem těmto trendům připsat pouze úmysl. Implicitně je v nich zahrnuta i další příčina, a tou je vývoj současné medicíny. Moderní medicína se díky novým technologiím hodně změnila. Zredukovalo se v ní empirické vědění a stále více převládá pojetí medicíny jako aplikované vědy bez respektu k individuálním biologickým, psychologickým a sociálním aspektům. Její současný vývoj charakterizuje také to, že v ní převažuje nepoměr mezi obrovským množstvím dílčích poznatků na jedné straně a mezi váznoucím budováním teorií, které umožňují jejich efektivní integraci do systému na straně druhé. Taková rozsáhlá základna dílčích poznatků lépe slouží úzce specializovanému odborníkovi na jediný aspekt. Superspecializace je určitě nutná, ale je třeba si uvědomit, že má své zásadní důsledky. Přináší omezenost vědomostí v celém oboru, únik představy o člověku jako celku a tím nabízí sice složitá, ale v rámci systému paradoxně někdy zcela zjednodušená řešení. Z léčení se tak stává jen léčebná technika. Tento trend bohužel „kopíruje“ výuka. Vyučující profesoři jsou často více specializovaní vědci, než pedagogové. Student se tak dozví více o mechanismech vzniku vzruchu na buněčné membráně, nežli o působení chronické bolesti na tělesné, psychické, behaviorální a sociální procesy.
V kontextu možných rezerv ve zdravotnictví je třeba zmínit ještě jeden důležitý problém. S rostoucí úrovní akutní medicíny se zvýšil počet trvale poškozených. Současná medicína tedy musí kromě vysoce investované akutní léčby zajistit také cílené investice do institucí, schopných dlouhodobě řešit následky (hendikep). Musí omezit rozsah s nimi spojených změn psychických, behaviorálních a sociálních na nezbytně nutnou míru a vytvořit hodnotné alternativní formy těchto procesů v nových životních podmínkách. Medicína tak musí sloužit nejen léčebnému, ale i následnému procesu, který umožní, aby se hendikepovaný člověk mohl dostat ke své rodině a do zaměstnání, na místo toho, aby zůstal zcela zbytečně definitivně na lůžku pro dlouhodobě nemocné, či na lůžku sociálním nebo mu byl vyplácen invalidní důchod bez alternativní možnosti zaměstnání. To, že se to nevyplácí, jsme ještě dostatečně nepochopili.
Jsem přesvědčen, že nutnou redukcí zbytečné medicíny pohřební vůz potřebovat nebudeme. Na druhou stranu bych byl také nerad, aby se necitlivou kampaní z diskuze vytratily některé z oprávněných požadavků lékařů a lékaři neztratili své postavení u veřejnosti. Platí totiž, že vztah vzájemné důvěry lékaře a pacienta je základním předpokladem úspěšné léčby.
------------------------------------------------------------------------
Tolik Pavel Kolář. článek otiskl CEP Newsletter, leden 2011
Pokud čtenáře zajímá můj názor, moc se mi do něj nechce, neb lékařky jsou vedle učitelek a žen v domácnosti – nejčastější povolání našich školních maminek, a já jsem v jádru živnostník.
Nicméně můj názor zní: „ Předseda odborů Kubek je jen slaboučký odvar svého předchůdce Dr. Ratha a celá emigrační akce míří strategicky špatně.

null
Lékařů v ČR (viz obr.) je mnoho, stejně jako nemocnic. Veřejnost, v daleko tíživější sociální situaci, pro akci nemá velké pochopení. Většina aktivně protestujících vše pojímá jen demonstračně, ale v jádru si nezařizuje podnájem v Kolíně nad Rýnem a nechystá se vykonávat o něco podřadnější práci za o něco víc peněz.

 Prezident kolíkuje hřiště pro vznik příští vlády. A dělá to o dost jinak než Zeman
Prezident kolíkuje hřiště pro vznik příští vlády. A dělá to o dost jinak než Zeman Beneš nebyl viníkem všeho zla po roce 1945
Beneš nebyl viníkem všeho zla po roce 1945 Může ještě někdo věřit tomu, že Vladimir Putin chce zastavit boje?
Může ještě někdo věřit tomu, že Vladimir Putin chce zastavit boje? Políček Trumpovi při frašce v Istanbulu, couvající Evropa v pasti a co to kuje Kreml
Políček Trumpovi při frašce v Istanbulu, couvající Evropa v pasti a co to kuje Kreml Až extremisté vyštvou Ukrajince z Česka, nastane velký malér
Až extremisté vyštvou Ukrajince z Česka, nastane velký malér

